Ist Long-COVID ein eigenständiges Syndrom?
Veröffentlicht am
Immunsystem Post-COVID
Unser Leben ist seit März 2020 nicht mehr dasselbe – in diesem Monat hatte die Weltgesundheitsorganisation (WHO) offiziell die COVID-19-Pandemie ausgerufen. Die ergriffenen Maßnahmen zur Infektionseindämmung konnten ihre Wirkung erst viel später entfalten, sodass sich weltweit bislang über 230 Millionen Menschen mit dem Virus infizierten. Obwohl akribisch Daten erhoben werden, bleibt die Erkrankung in vielen Aspekten noch ein Rätsel. Einer dieser Aspekte ist das Post- bzw. Long-COVID-Syndrom.
Was ist Long-COVID?
Es handelt sich um Nachwehen der Infektion. Darunter werden Beschwerden gefasst, die auch Wochen nach der eigentlich "überstandenen" Erkrankung noch fortbestehen oder auftreten. Zu den "Long-COVID-Symptomen" zählen häufig Schmerzen, speziell Brust- und Rachenschmerzen, Kopfschmerzen und Myalgien, aber auch abnormales Atmen, abdominelle Symptome, kognitive Dysfunktion, Angst und Depression sowie Fatigue. Bislang war unklar, ob diese Phänomene in spezifischer Weise nach einer SARS-CoV-2-Infektion auftreten oder mit solchen vergleichbar sind, wie sie sich etwa auch nach einer gewöhnlichen Influenza-Infektion zeigen können. Eine über sechs Monate retrospektive Kohortenstudie (1) ging dieser Frage nun auf den Grund.
Umfassende Datenbasis
Analysiert wurden die Daten aus den elektronischen Patientenakten von insgesamt 81 Millionen Menschen. Die Daten wurden anonymisiert von 59 hauptsächlich in den USA angesiedelten Einrichtungen bereitgestellt, darunter Krankenhäuser sowie Haus- und Facharzt-Praxen.
In der Studie wurden nun aus diesen Daten zwei Gruppen identifiziert: eine COVID-19-Kohorte, bestehend aus Patient*innen mit einer bestätigten Diagnose von COVID-19, und eine Influenza-Kohorte, bestehend aus Patient*innen mit diagnostizierter Influenza, die weder eine Diagnose noch einen positiven Test von COVID-19 hatten. Insgesamt wurden 273.618 COVID-19-Patient*innen identifiziert und 114.449 Patient*innen mit Influenza.
Diese beiden Gruppen wurden nun eingeschränkt auf Menschen in einem Alter ab zehn Jahren, die ihre Diagnose am oder nach dem 20. Januar 2020 erhalten hatten, dem Datum des ersten dokumentierten COVID-19-Falles in den USA, und bis zum Ende der Nachbeobachtung am 16. Dezember 2020 überlebt hatten. Außerdem wurden die Gruppen so gebildet (matched), dass sie bezüglich ihres Erkrankungsrisikos in insgesamt 58 Variablen übereinstimmten. Das Durchschnittsalter in der gesamten COVID-19-Kohorte (273.618 Patient*innen) lag bei 46,3 Jahren, 55,6% der Patient*innen waren Frauen. Die beiden abgestimmten Gruppen bestanden jeweils aus 106.578 Patient*innen, das Durchschnittsalter der gematchten COVID-19-Gruppe lag bei 39,4 Jahren, der Frauenanteil bei 58,4%. Das Durchschnittsalter der gematchten Influenza-Gruppe lag bei 38,3 Jahren, mit einem Frauenanteil von 57,6%.
Überprüft wurden nun Inzidenz und Koinzidenz, also das generelle und das gemeinsame Auftreten, der oben bereits erwähnten Symptome. Betrachtet wurden dabei zwei Zeiträume: das Zeitfenster von Tag 1-90 der Erkrankung und das Zeitfenster von Tag 90-180 nach der Erkrankung.
Stark, gelassen, stabil
Selbsthilfemaßnahmen für eine stablie Abwehr
Selbsthilfemaßnahmen für eine stablie Abwehr
ISBN: 978-3-96562-053-7
Erscheinungsjahr: 2021
10,00 EUR
Zum Shop »Inzidenz und Koinzidenz von Long-COVID-Symptomen
Über die gesamte Zeitspanne von sechs Monaten nach der Diagnose fand sich bei 57% der Patient*innen in der großen COVID-19-Kohorte mindestens ein dokumentiertes Long-COVID-Symptom. Bei 36,55% der Patient*innen war ein Long-COVID-Symptom in dem 90-180 Tage-Zeitfenster nach der Diagnose verzeichnet worden. Von diesen letzteren Patient*innen hatten 39,9% kein Symptom in den ersten 90 Tagen berichtet, die restlichen 60,1% zeigten mindestens ein Symptom in den ersten 90 Tagen und entwickelten zusätzliche oder wiederkehrende Symptome in den nächsten 90 Tagen.
Die Inzidenz jedes festgelegten Long-COVID-Symptoms war nach COVID-19 signifikant höher als nach Influenza, obwohl auch 42,8% der Influenza-Pantient*innen ein solches Symptom über denselben Zeitraum zeigten. Das Risiko, ein Long-COVID-Symptom zu entwickeln, ist nach COVID-19-Infektion damit um 16,6% höher als nach einer Infektion mit Influenza.
Ebenso kommen die Forscher*innen zu dem Ergebnis, dass es sich nach einer COVID-19-Infektion vielmehr um ein Netzwerk aus Symptomen handelt, d.h., dass häufiger mehrere Symptome zusammen vorkommen, als nach einer Influenza-Infektion.
Subgruppen und Symptomverteilung
Besonders betroffen waren vor allem ältere Patient*innen und solche, die einen schweren Krankheitsverlauf hatten. So trat bei den 10-21-Jährigen in 46,42% der Fälle ein Long-COVID-Symptom auf, während es bei den über 65-Jährigen 61,05% waren. Wer zur Behandlung der Erkrankung in ein Krankenhaus eingewiesen worden war, entwickelte zu 63,64% auch ein Long-COVID-Symptom, und wer eine intensivmedizinische Versorgung hatte in Anspruch nehmen müssen, gar zu 73,22%. Patient*innen mit schwerem Krankheitsverlauf wiesen außerdem insgesamt signifikant mehr Symptome zugleich auf.
Bei der Verteilung der verschiedenen Symptome fiel auf, dass Frauen signifikant häufiger unter Atembeschwerden und kognitiven Symptomen litten; jüngere Patient*innen tendenziell eher unter Kopfschmerzen, abdominellen Symptomen sowie Angst und Depression; ältere Patient*innen vor allem unter Atembeschwerden, kognitiven Symptomen, Schmerz und Fatigue; und Menschen mit schwerem Krankheitsverlauf besonders häufig unter kognitiven Einschränkungen.
Besonderheit Schmerz und Möglichkeit von Sub-Typen
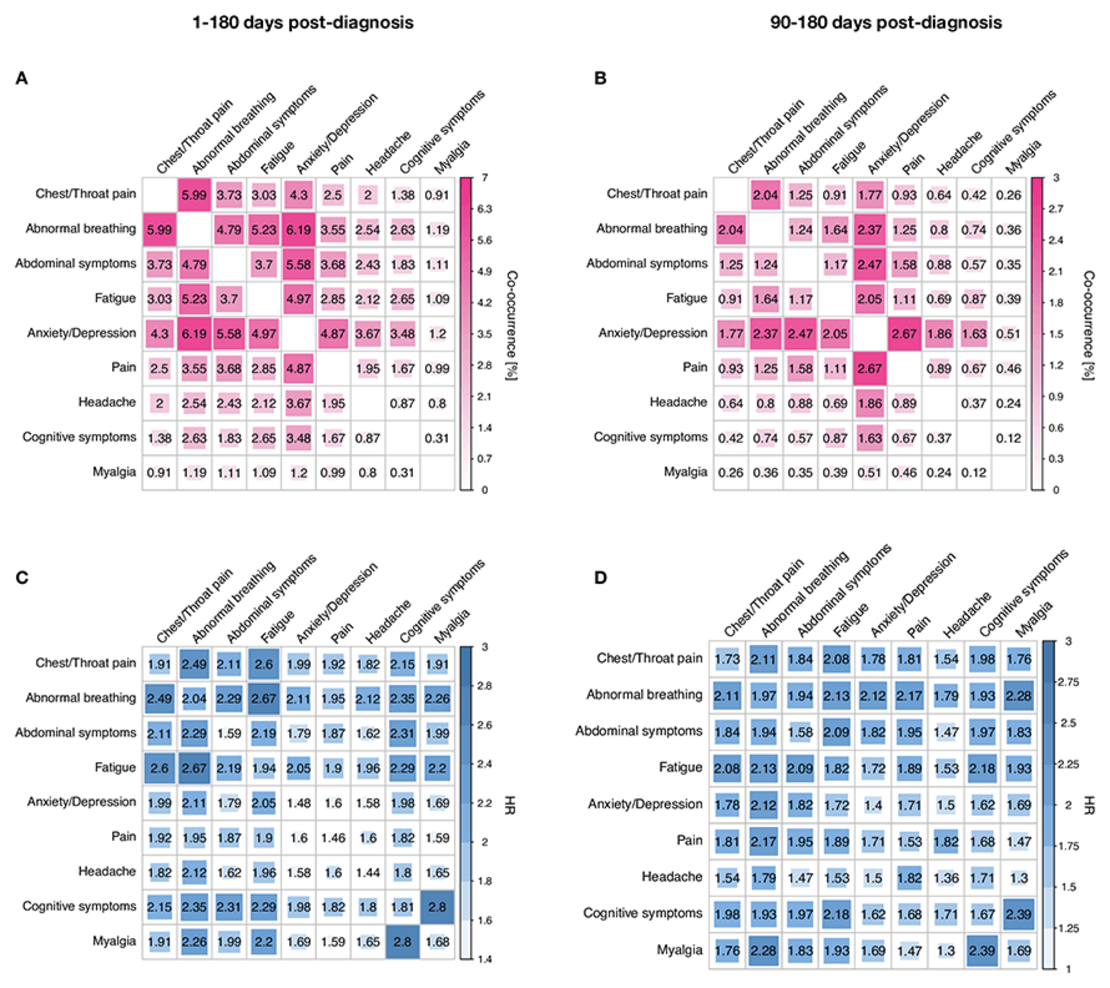
Die mit Schmerz assoziierten Symptome stellten aus drei Gründen eine Besonderheit dar. Erstens war die Inzidenz von Schmerz jedweder Art nach COVID-19 um 34,2% höher als bei jedem anderen Symptom sowie auch höher als nach Influenza (24%). Zweitens war Schmerz das einzige Symptom, dass eine höhere Inzidenz in dem 90-180 Tage Zeitfenster hatte als in dem 1-90 Tage Zeitfenster. Schmerz scheint demnach ein markantes und persistentes Merkmal von Long-COVID zu sein. Drittens wiesen Kopfschmerz und Myalgie Charakteristika auf, die sich von anderen Schmerzkategorien unterschieden. So kamen diese Schmerzformen bei Frauen und jüngeren Patient*innen besonders häufig vor und dabei vor allem, wenn diese einen eher milden Krankheitsverlauf hatten – eine genau entgegengesetzte Beobachtung im Vergleich zu den anderen Long-COVID-Symptomen. Die Forscher*innen werfen daher die Frage auf, ob Kopfschmerz und Myalgie ein anderer Mechanismus zugrunde liegen könnte als den übrigen Long-COVID-Symptomen.
Tatsächlich könnte es Sub-Typen von Long-COVID geben, was jedoch genauer erforscht werden müsste. In der vorliegenden Studie fiel allerdings auf, dass abnormales Atmen, Brust- und Rachenschmerzen, Fatigue sowie Angst und Depression besonders untereinander verbunden zu sein scheinen und häufig früh auftreten, während Myalgie und kognitive Symptome kaum miteinander in Verbindung standen.
Grippe und Infekte
Ratschläge zur Vorbeugung und ersten Hilfe bei einer Erkältung und Tipps für die unterstützende Behandlung der Grippe
Ratschläge zur Vorbeugung und ersten Hilfe bei einer Erkältung und Tipps für die unterstützende Behandlung der Grippe
ISBN: 978-3-96562-001-8
Erscheinungsjahr: 2019
6,90 EUR
Zum Shop »Einschätzung
Die Studie zeigt in erster Linie, dass die neun Symptome Schmerz allgemein, Brust-/Rachenschmerz, Kopfschmerz, Myalgie, abnormales Atmen, abdominelle Beschwerden, kognitive Dysfunktion, Angst/Depression und Fatigue signifikant häufiger und auch häufiger in Kombinationen nach COVID-19 auftreten als nach Influenza. Dies legt den Schluss nahe, dass ihr Ursprung auf eine SARS-CoV-2-Infektion zurückzuführen ist – es sich also tatsächlich um ein eigenständiges Syndrom und nicht um eine gewöhnliche Folge, wie sie auch von anderen Virus-Infektionen bekannt ist, handelt.
Die Forscher*innen räumen ein, dass die Unterschiede zwischen den Kohorten auch darin begründet sein könnten, dass eine Kohorte eine höhere medizinische Aufmerksamkeit für ihre Symptome erhalten haben könnte, als die andere. Es ist jedoch unwahrscheinlich, dass dies auf die COVID-19-Patient*innen zutrifft, denn zum Zeitpunkt des Abschlusses der Datenerhebung im Dezember 2020 war das Phänomen Long-COVID noch nicht so stark im öffentlichen Bewusstsein wie heute. Eher ist anzunehmen, dass die Influenza-Patient*innen einen besonders starken Verlauf hatten, schließlich müssen sie mit ihren Beschwerden bei einem Arzt oder einer Ärztin vorstellig gewesen sein, damit die Daten überhaupt in den digitalen Patientenakten erfasst werden konnten. Zusätzlich ist anzumerken, dass es in der Studie eine Negativ-Kontrolle mit Patient*innen mit atopischer Dermatitis gab – eine Stärke der Arbeit, die ebenfalls deutlich abweichende Ergebnisse unwahrscheinlich macht.
Offen bleibt die Frage, ob die neun festgelegten Symptome das Long-COVID-Syndrom ausschöpfend definieren oder ob es doch komplexer ist. Außerdem liefert die vorliegende Studie keine Erkenntnisse zu den Ursachen bzw. zugrundeliegenden Mechanismen von Long-COVID. Hierzu sowie zu Behandlungsmöglichkeiten – speziell auch der Komplementärmedizin bzw. Integrativen Medizin – wären weiterführende Forschungen willkommen.
Literatur zu "Ist Long-COVID ein eigenständiges Syndrom?"
(1) Taquet M, Dercon Q, Luciano S, Geddes JR, Husain M, Harrison PJ. Incidence, co-occurrence, and evolution of long-COVID features: A 6-month retrospective cohort study of 273,618 survivors of COVID-19. PLoS Med. 2021 Sep 28;18(9):e1003773. doi: 10.1371/journal.pmed.1003773. PMID: 34582441; PMCID: PMC8478214. Link



